Menu
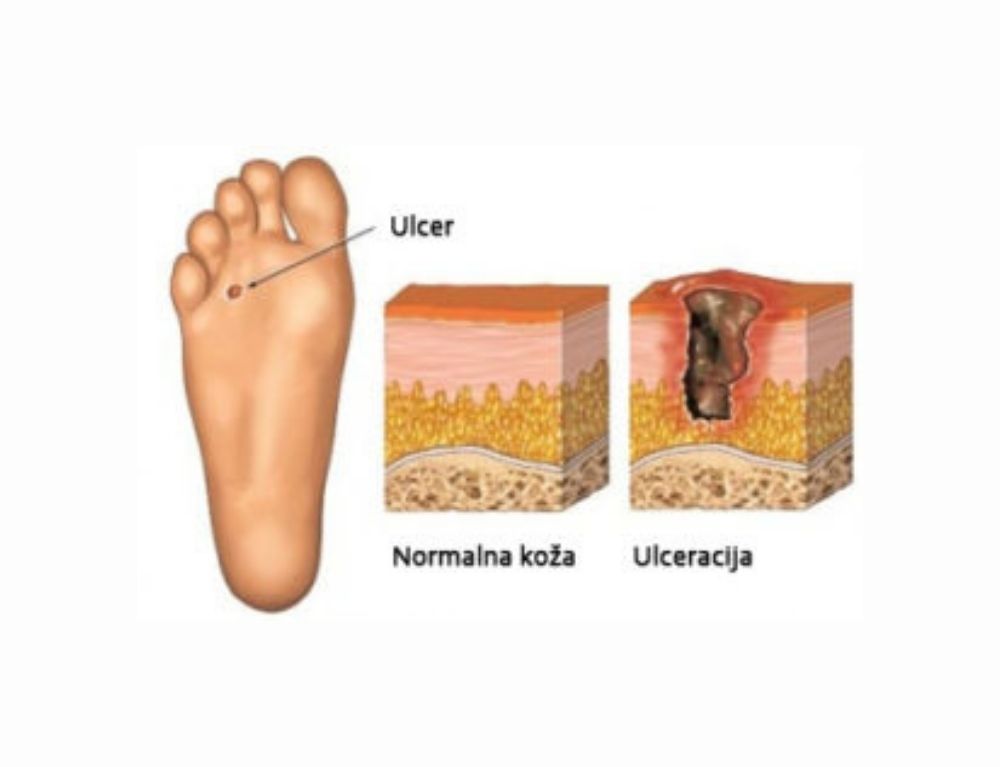
Faktori rizika za razvoj dijabetesnog stopala su brojni: trajanje dijabetesa preko 10 godina, muški pol, hronično loša glikoregulacija, prisustvo kardiovaskularnih, očnih i bubrežnih komplikacija svojstvenih dijabetesu, pušenje, loša edukacija za negu stopala, nošenje neadekvantne obuće i dr.
Prisustvo više faktora rizika za razvoj dijabetesnog stopala povećava verovatnoću da će se javiti kliničke promene.Promene na stopalu koje predstavljaju povećan rizik od amputacije:
✓ periferna neuropatija s gubitkom protektivnog senzibiliteta
✓ promena nastala zbog izloženosti pritisku (crvenilo, kalus, krvavljenje ispod kalusa, ragade i druge lezije kože)
✓ koštani deformiteti stopala (istaknute glavice metatarzalnih kostiju, prstiju, pes cavus, pes planus)
✓ periferna vaskularna bolest (oslabljeni ili odsutni pedalni pulsevi)
✓ prethodno postojanje ulceracije ili amputacije (prsta ili drugog stopala)
✓ patološke promene na noktima (trofičke promene, urastao nokat)
U praksi su najčešći uzroci nastanka ulceracije prisutna neuropatija (sa smanjenim zaštitnim senzibilitetom) uz prisustvo deformiteta i trauma stopala koja uglavnom nastaje zbog nošenja neodgovarajuće obuće.
Dijabetesno stopalo se shematski može podeliti u dva tipa:
1) neuropatsko stopalo u kojem dominira neuropatija, a gde je cirkulacija još zadovoljavajuća i
2) neuroishemično stopalo u kojem je pored neuropatije prisutna još i nedovoljna cirkulacija sa nepalpabilnim pedalnim pulsevima. Čisto ishemično stopalo, bez prateće neuropatije se u dijabetesnih bolesnika viđa veoma retko, a tretman je isti kao i za neuroishemično stopalo. U praksi se najčešće viđa mešani oblik, tj. neuroishemično stopalo.
Dijabetesno stopalo se shematski može podeliti u dva tipa:
Karakteristike
Toplo
Palpabilni pulsevi
Ružičasta koža
Vene dorzuma stopala mogu biti proširene
Komplikacije
Zadebljanja (žuljevi), neosetljivost i suvoća kože
Bezbolni ulkus
Gangrena (često na mestu pritiska)
Charcotova artropatija
Neuropatski edemi
Karakteristike
Hladno
Nepalpabilni pulsevi
Bledilo pri elevaciji, a crvenilo stopala kada noga visi
Komplikacije
Klaudikacije
Ulkus (može biti bolan)
Gangrena distalnih delova prstiju
Bol u mirovanju
Infekcija dodatno komplikuje situaciju u oba tipa stopala, gde ulceracija (ili druga lezija) predstavlja ulazna vrata za polimikrobnu infekciju koja se širi i razara tkivo stopala, pa i kosti. Ova destrukcija tkiva je glavni uzrok velikih amputacija u neuropatskom stopalu.
Dijagnoza dijabetesnog stopala
Dijagnoza dijabetesnog stopala se postavlja na osnovu anamnestičkih podataka i čitavog niza pregleda na osnovu kojih je moguće proceniti tip i težinu nastalih promena.
Dijagnoza dijabetesnog stopala se postavlja na primarnom nivou zdrastvene zaštite a na osnovu subjektivnih tegoba bolesnika i standardnog pregleda stopala.
U proceni dijabetesnog stopala uzimaju se u obzir vaskularni i neurološki status, prisustvo infekcije, deformiteti i mehanički pritisak na pojedine delove stopala. Zbrinjavanje dijabetesnog stopala je multidisciplinarno. Jednom ustanovljena bilo kakva promena na stopalu zahteva da se prati, a broj kontrola je odredjen vrstom i težinom promene.
Skrining za otkrivanje osoba sa rizikom da razviju dijabetesno stopalo vrši se na primarnom niivou zdrastvene zaštite obaveznim pregledom najmanje jednom godišnje.
Pregled stopala
Svi dijabetesni bolesnici treba jednom godišnje da se podvrgnu pregledu stopala kako bi se blagovremeno otkrili oni sa povišenim rizikom, a ukoliko su već u toj kategoriji, onda ovi pregledi treba da se obavljaju češće. Pregledi se obavljaju na tri nivoa:
1. lekar opšte medicine*
2. dijabetolog i
3. specijalista za dijabetesno stopalo, vaskularni hirurg, ortoped i eventualno neurolog**.
* U sredinama gde se zdravstveno zbrinjavanje obolelih od dijabetesa obavlja u antidijabetesnim dispanzerima i službama (gde rade specijalisti drugog i eventualno trećeg nivoa) lekar opšte medicine ima zadatak da “pokriva” period između dva pregleda u specijalizovanim ustanovama, odnosno ako se u međuvremenu pojavi neka promena na stopalu da je uoči i bolesnika prosledi u nadležnu ustanovu.
** Modifikovano prema uslovima i postojećim specijalnostima u našoj zemlji. U drugim zemljama postoje i specijalisti drugih profila (npr. podiatrist i hiropodist).
Svaki od ovih specijalista obavlja preglede i otkriva promene iz svog domena i predlaže odgovarajuću terapiju. Specijalista za dijabetesno stopalo obavlja sofisticiranije metode pregleda i terapijske procedure i koordinator je ovog stručnog tima. Patološki nalaz, nađen od strane lekara opšte medicine, automatski podrazumeva slanje bolesnika specijalistima na drugom i trećem nivou.
Anamneza treba da informiše o osnovnim podacima u odnosu na šećernu bolest i da otkrije prisustvo karakterističnih neurovaskularnih simptoma. Inspekcija stopala otkriva anatomske anomalije i deformitete stopala, poremećenu statiku i opterećenje sa patološkim pritiscima na pojedine delove stopala, promene na tim mestima (zadebljanja kože, žuljeve, ulceracije i druge lezije), promenu boje kože, suvoću kože, prisustvo fisura, ragada i edema.
Procena vaskularnog statusa
Osnovni pregled podrazumeva palpaciju pedalnih pulseva (a. dorsalis pedis i a. tibialis posterior). Odsustvo pulseva ukazuje na verovatnu perifernu vaskularnu bolest i zahteva dalje ispitivanje. Važno je kakva je boja i temperatura kože stopala. Nalaz člankovno/brahijalnog indeksa manjeg od 1 ukazuje na poremećaj cirkulacije u nogama. Međutim, u dijabetesnih bolesnika ovi indeksi nisu uvek pouzdani te ih treba uzeti sa izvesnom rezervom. Slično je i sa nalazima oscilometrije i oscilografije na ekstremitetima.
Doppler ultrasonografski pregled i merenje pritiska na nožnom palcu, odnosno fotolaser Doppler pletizmografiju na nožnim palčevima, uz procenu cirkulacije u palcu, pa sve do merenja transkutanog kiseoničnog pritiska na dorzumu stopala, zahteva i odgovarajuću opremu. Pacijenti koji su kandidati za vaskularne hirurške intervencije podvrgavaju se angiografskim pregledima.
Procena neurološkog statusa
Skrining za prisustvo neuropatije može da se izvede korišćenjem:
1) kliničkog neuropatskog skora;
2) Semmes-Weinsteinovog (10 gramskog) monofilamenta za procenu somatosenzornog praga;
3) ispitivanjem praga osetljivosti za vibracioni senzibilitet (zvučnom viljuškom).
Svi ovi metodi pojedinačno ili kombinovano pokazali su se korisnim u selektovanju onih bolesnika koji imaju povećan rizik od nastanka ulceracije na stopalu. Detaljniji podaci o ovome su izneti u poglavlju o neuropatiji. Suva koža (zbog odsustva znojenja) sklona nastanku fisura i ragada, može da ukazuje na prisustvo autonomne neuropatije. Specijalizovani elektromio-neurografski pregledi su u domenu neurologa sa ciljem ispitivanja funkcije perifernih nerava.
Preventivne mere
Distalna simetrična polineuropatija je važan prediktor pojave ulceracija, gangrene i amputacija. Prevencija i odlaganje pojave ove neuropatije odnosi se u prvom redu na postizanje i održavanje što bolje regulacije dijabetesa i na prestanak pušenja. Ovo su ujedno preventivne mere i za angiopatiju koja u etiopatogenezi dijabetesnog stopala ima takođe veliku ulogu.
Edukacija pacijenta – bolesniku treba skrenuti pažnju na smanjen zaštitni senzibilitet (na termičke, mehaničke i hemijske agense), na potrebu svakodnevne inspekcije stopala, odgo-varajuću higijensku negu stopala uključujući kožu i nokte i nošenje odgovarajuće obuće.
Tretman osoba s rizikom je složen i važan. Neophodno je da bolesnici sa neuropatijom nose odgovarajuću obuću (sportske patike s ulošcima ili ortopedsku obuću načinjenu prema njihovom stopalu). Uz to, treba češće pregledati i pipati unutrašnjost obuće. U onih koji već imaju promene na mestima izloženim pritisku (npr. eritem, kalus, ulceraciju) neophodno je nošenje obuće koja rasterećuje ta mesta, odnosno obuća koja raspoređuje pritisak na druge površine. Žulj treba otkloniti skalpelom (ne hemijskim putem). Ovu operaciju treba da načini specijalista za dijabetesno stopalo koji ima iskustvo u tome. Ukoliko su prisutni već koštani deformiteti nose se odgovarajuće cipele pravljene po meri po principu “odlivka”. U bolesnika s tegobama u vidu klaudikacija potrebna je procena vaskularnog statusa i odgovarajuća terapija sa te strane, po potrebi i vaskularno-hirurška. Suva koža i tinea pedis zahtevaju odgovarajuću terapiju da se prevenira nastanak ozbiljnijih promena.
U bolesnika s dijabetesnim stopalom je češće prisutna i periferna obliterišuća vaskularna bolest, kako proksimalna (aorto-ilijačna i femoralna) tako i distalna (potkolenično-stopalna) s potrebom sprovođenja preventivno terapijskih mera uz otklanjanje faktora rizika za ovu bolest i gde je indikovano, rekonstrukcionih hirurških zahvata na arterijama, što smanjuje broj amputacija.
Specijalni operativni zahvati sa smanjivanjem pritiska na prednjem i srednjem delu stopala mogu pomoći u bolesnika s dijabetesom koji imaju neishemičke recidivišuće, refrakterne neuropatske ulceracije na mestima izloženim pritisku, naročito ukoliko postoje i odgovarajući deformiteti stopala.
Prevencija razvoja dijabetesnog stopala se vrši kod svih dijabetičara a posebno u osoba sa povećanim rizikom za razvoj ove bolesti primenom svih mera edukacije oko nege stopala, zaštite stopala od povredjivanja, ranog i pravilnog lečenja svih ozleda i lečenjem PVB.
Preventivne mere
Distalna simetrična polineuropatija je važan prediktor pojave ulceracija, gangrene i amputacija. Prevencija i odlaganje pojave ove neuropatije odnosi se u prvom redu na postizanje i održavanje što bolje regulacije dijabetesa i na prestanak pušenja. Ovo su ujedno preventivne mere i za angiopatiju koja u etiopatogenezi dijabetesnog stopala ima takođe veliku ulogu.
Edukacija pacijenta – bolesniku treba skrenuti pažnju na smanjen zaštitni senzibilitet (na termičke, mehaničke i hemijske agense), na potrebu svakodnevne inspekcije stopala, odgo-varajuću higijensku negu stopala uključujući kožu i nokte i nošenje odgovarajuće obuće.
Tretman osoba s rizikom je složen i važan. Neophodno je da bolesnici sa neuropatijom nose odgovarajuću obuću (sportske patike s ulošcima ili ortopedsku obuću načinjenu prema njihovom stopalu). Uz to, treba češće pregledati i pipati unutrašnjost obuće. U onih koji već imaju promene na mestima izloženim pritisku (npr. eritem, kalus, ulceraciju) neophodno je nošenje obuće koja rasterećuje ta mesta, odnosno obuća koja raspoređuje pritisak na druge površine. Žulj treba otkloniti skalpelom (ne hemijskim putem). Ovu operaciju treba da načini specijalista za dijabetesno stopalo koji ima iskustvo u tome. Ukoliko su prisutni već koštani deformiteti nose se odgovarajuće cipele pravljene po meri po principu “odlivka”. U bolesnika s tegobama u vidu klaudikacija potrebna je procena vaskularnog statusa i odgovarajuća terapija sa te strane, po potrebi i vaskularno-hirurška. Suva koža i tinea pedis zahtevaju odgovarajuću terapiju da se prevenira nastanak ozbiljnijih promena.
U bolesnika s dijabetesnim stopalom je češće prisutna i periferna obliterišuća vaskularna bolest, kako proksimalna (aorto-ilijačna i femoralna) tako i distalna (potkolenično-stopalna) s potrebom sprovođenja preventivno terapijskih mera uz otklanjanje faktora rizika za ovu bolest i gde je indikovano, rekonstrukcionih hirurških zahvata na arterijama, što smanjuje broj amputacija.
Specijalni operativni zahvati sa smanjivanjem pritiska na prednjem i srednjem delu stopala mogu pomoći u bolesnika s dijabetesom koji imaju neishemičke recidivišuće, refrakterne neuropatske ulceracije na mestima izloženim pritisku, naročito ukoliko postoje i odgovarajući deformiteti stopala.
Prevencija razvoja dijabetesnog stopala se vrši kod svih dijabetičara a posebno u osoba sa povećanim rizikom za razvoj ove bolesti primenom svih mera edukacije oko nege stopala, zaštite stopala od povredjivanja, ranog i pravilnog lečenja svih ozleda i lečenjem PVB.

NVO Plavi Krug Bar je društvo za borbu protiv šećerne bolesti koje broji već 60 članova. Čine ga dijabetičari i ljekari koji su u neposrednom kontaktu sa pacijentima.
Sva prava zaštićena @ Dijabetes.me 2022